診療内容紹介
脳神経内科では、脳や脊髄(中枢神経)、末梢神経、筋肉などに関わる疾患の診断と治療を行っています。具体的には、てんかん、認知症、パーキンソン病、脳卒中等、多岐にわたる神経疾患を対象としています。最先端のデバイス療法などを含めた治療や、リハビリテーション、予防医学的支援などを組み合わせた包括的なケアを提供しています。外科的治療・手術については脳神経外科、心の症状や心理的要因に重点が置かれた疾患については精神科が中心となりますが、こうした他科や地域とも適宜連携しながら診療を行っています。以下に、当科で診療している代表的な疾患について、紹介しています(当科の対象疾患の一部になり、すべては網羅していません)。
てんかん・発作性疾患
てんかんの診断・薬物療法・外科治療の術前評価
“World class care and research”をモットーに、関連講座のてんかん・運動異常生理学講座 (池田昭夫教授・松橋眞生准教授)およびてんかん診療支援センター と密接に連携し、てんかんの診断から包括的な治療までの診療を行っています。
てんかんはけいれんや意識を一時的に失うてんかん発作を引き起こす、およそ100人に1人が持つ病気です。てんかんの診断やご病気の状況把握には、患者さんとご家族に、発作の状況を詳しく聞かせていただくことが重要で、外来および入院で十分に時間をとって診療しております。脳波、脳MRIなどの検査を行い、適切にてんかんかどうかの診断、てんかんと一部同じような症状を起こす失神・認知症・脳卒中などとの区別を行います(てんかんの診断)。てんかんと診断された場合は、発作の症状、原因、他のご病気、他の内服薬をふまえて、適切な抗てんかん発作薬による治療を行います(てんかんの薬物療法)。抗てんかん発作薬による治療で約2/3の患者さんでは発作が抑制されますが、残りの約1/3の患者さんでは発作が抑えられません(難治てんかん)。これらの患者さんに対しては、長時間ビデオ脳波モニタリング、脳磁図、場合によっては頭蓋内脳波を用いたてんかん発作の出どころ(焦点といいます)と重要な脳の機能の評価を、脳神経外科や小児科と共同で行っています(てんかん外科治療の術前評価)。
外来診療
当院では、主にてんかん専門医(日本てんかん学会認定)による専門外来診療を行っています。当院は、日本てんかん学会研修施設であり、2021年4月からは包括的てんかん専門医療施設、さらに2022年12月からは京都府のてんかん診療支援拠点病院に指定されています。三次てんかん専門施設として、京都府内・近畿圏から全国に至るまで、幅広い地域の医療機関との病診連携を推進し、患者さんに受診いただいています。紹介の目的は前述の診断、薬物療法、外科治療などさまざまであり、脳神経外科、小児科、精神科神経科と連携して、患者さん一人ひとりが持つ問題に対して解決を図っています。
初めての発作の方から薬物療法で発作が抑えられない方まで、幅広く診療しておりますので、ぜひお気軽にかかりつけ医に相談されて紹介状を持参で来院ください。
入院診療
毎年100名以上のてんかんとその関連のご病気の患者さんが入院しています。特に24時間ビデオと脳波を同時記録する長時間ビデオ脳波モニタリングは、1991年に長時間ビデオ脳波モニタリングユニット(Epilepsy monitoring unit :EMU)を開設して以来30年以上にわたって力を入れており、現在も脳神経内科病棟に2部屋あるEMUで検査を行っております。この検査により、1) てんかんの正確な診断、2) てんかん焦点の正確な診断(難治てんかんの術前評価)、3) てんかんの状態の評価が可能です(令和6年:40患者で検査しました)。また、難治てんかん患者さんでは、脳神経外科・小児科と共同で、通常の頭皮に付ける脳波ではなく、頭蓋内脳波(硬膜下電極または定位的頭蓋内脳波SEEGという2つの方法があります)によるてんかん焦点と重要な脳の機能の評価を行っています(令和6年:SEEG6患者で行いました)。
長時間ビデオ脳波モニタリング検査を行うEMU
医師・メディカルスタッフの教育
髙橋良輔前教授の代から、関連のてんかん・運動異常生理学講座 とEEG/Epilepsy fellowshipを設置し、専門医取得前後の若手医師を受け入れ、専門研修を行っています。これまで、脳神経内科医14名、脳神経外科医4名、小児神経専門医2名、総合診療科医1名が研修を修了しました。また、日本神経学会フェローシップ制度の一環として、神経生理検査(脳波)分野で短期研修を受け入れ、6名が修了しています。今後もてんかん学・臨床神経生理学の研修および研究の機会の提供をさらに充実させていきます。
月1回のてんかん診療支援センターでの合同症例検討会や、週1回の主に長時間ビデオ脳波モニタリングの脳波・症例検討カンファレンスを開催しています。また、関連大学院生・EEG/Epilepsy fellowをはじめ、院内外の医師やメディカルスタッフ、医学生など誰でも参加可能な脳波カンファレンスを週1回継続して開催してきました。
今後も、京都府てんかん診療支援拠点病院および三次てんかん専門施設として、包括的なてんかん診療と医師・メディカルスタッフの教育を推進していきます。
主な疾患
- 薬剤抵抗性難治てんかん:入院での長時間ビデオ脳波モニタリング、脳MRI、FDG-PET、神経心理検査や外来での脳波・脳磁図 などの各種検査を行い、外科治療の適応の有無を評価します。
- 高齢発症てんかん:超高齢社会で増加している高齢発症てんかんでは、脳卒中や認知症など原因疾患を精査し、薬剤調整を適切に行い発作の抑制をめざします。
- 自己免疫性てんかん:入院で血液検査・髄液検査、脳MRI、FDG-PETを実施し、診断と治療方針を検討します。必要に応じて長時間ビデオ脳波モニタリング、神経心理検査も行います。
てんかん相談窓口
当院は、国の「てんかん地域診療連携体制整備事業」に基づき、2022年12月に京都府からてんかん支援拠点病院に指定されました。その事業の一環として、2023年よりてんかんに関する無料の相談窓口を設けております。対面及び電話により医療・福祉に関する国家資格を有した診療支援コーディネーターがお伺いいたします。てんかんと診断を受けていない方、現在通院中でない方もご相談いただけます。受付時間等の詳細につきましては、こちらの関連講座のリンク よりご参照ください。
関連講座・部署
- 京都大学てんかん・運動異常生理学講座 (てんかん相談窓口の詳細はこちら)
- 京都大学医学部附属病院てんかん診療支援センター
軽度認知障害・認知症
軽度認知障害と認知症について
認知症とは、いったん正常に発達した認知機能が後天的に低下し、日常生活や社会生活に支障をきたすようになった状態を指します。一方、軽度認知障害(MCI)は正常な認知機能と認知症の中間的な状態で、認知機能の低下はあるものの日常生活に大きな支障は出ていない段階です。特に、新しいことが覚えにくくなるため直近の記憶が不確かになるという「物忘れ」の傾向が出てくることが多いです。
認知症の原因疾患には、アルツハイマー病、血管性認知症、レビー小体型認知症、前頭側頭型認知症などがあります。また、特発性正常圧水頭症、慢性硬膜下血腫、甲状腺機能低下症、ビタミン欠乏症など、適切な治療により改善する可能性のある病態が隠れていることもあります。
早期受診の重要性
以下のような症状に心当たりがある場合は、日常生活への明らかな支障がなくても、お早目にご相談ください。
- 同じことを何度も質問したり話したりする
- 約束の日時や場所を忘れることが増えた
- 置き忘れやしまい忘れが目立つようになった
- 以前はスムーズにできていた料理や家事の手順が分からなくなる
早期に受診することで、治療可能な病態の発見や、進行を遅らせる治療の早期開始など、様々なメリットがあります。また、特に月単位で症状が急速に進行する場合は、早急に受診することをお勧めします。
当院の診断と治療アプローチ
当院では詳細な問診と神経学的診察を重視し、必要に応じて認知症専門医による診察や言語聴覚士による詳細な神経心理検査を実施します。また、血液検査、脳波検査、頭部CT、頭部MRI、脳血流シンチグラフィなどの検査を症例に応じて実施し、治療可能な病態の鑑別を含めた正確な診断を行います。
また、当院はアルツハイマー病新規治療薬であるレカネマブ(レケンビ®)とドナネマブ(ケサンラ®)の導入施設となっています。これらの治療は、特に早期のアルツハイマー病の方に適応となり、認知機能低下の進行を遅らせる効果が期待されます。これらの治療薬を使うためのより精密な検査である脳脊髄液の検査やアミロイドPET検査なども必要に応じて施行しています。
これらの最新の治療とともに、従来の薬物療法も、症状に応じて適切に提供しています。
また、高血圧、糖尿病、脂質異常症などの危険因子の管理も認知症予防・進行抑制に重要です。認知症の進行を遅らせるような生活指導も併せて行っています。
さらに、介護が必要な方には、介護保険のサービスを受給するためのアドバイスも行い、要介護認定のための診断書の記載もご依頼していただけます。
受診について
もの忘れや認知機能低下が気になる場合は、かかりつけの医療機関にご相談いただき、地域連携室を介してご予約をお取りください。
初診時には、可能であれば症状を良く知るご家族にも同席いただくことをお勧めします。日常生活の様子を正確に把握することで、より適切な診断と治療方針の決定が可能になります。
当院は、かかりつけ医の先生方との連携を大切にしており、診断や治療方針の決定後は地域の医療機関と協力して継続的な診療を行っています。
パーキンソン病・多系統萎縮症・運動異常
パーキンソン病とは?
パーキンソン病は、加齢とともに正常加齢よりも早いペースで神経細胞に変性・脱落が生じる神経変性疾患のひとつで、中年期以降は稀な病気ではありません。その症状は、動きがゆっくりになったり(運動緩慢)、関節を動かすと特異な抵抗を感じたり(筋強剛)、じっとしているときにふるえる(静止時振戦)といったいわゆるパーキンソン症状が代表的な症状です。これらの症状は、中脳の黒質緻密部といわれるところにあるドパミン神経細胞が、変性・脱落によって半分以下の機能にって初めて症状がみられるようなります。、神経変性は緩徐な変化で、パーキンソン症状がでるまでにも神経変性が始まって10-20年以上かかると考えられています。神経変性の原因として、αシヌクレインというもともと体にあるたんぱく質が異常な形で凝集したものが細胞を障害することが重要な原因と考えられています。実際に、顕微鏡で観察すると、レビー小体といわれる異常なαシヌクレイン凝集体を神経細胞の中に観察することができます。この異常なαシヌクレインの蓄積は中脳黒質のドパミン神経細胞以外にも生じるため、便秘、頻尿、においが感じにくい、などいろいろな症状を呈することが知られています。脳の変性を止める根本的な治療は今のところ確立されていませんが、ドパミンを補充することで運動症状を緩和することができることが多いです。
パーキンソン病類縁疾患とは?
パーキンソン病とそっくりな症状を呈する疾患があり、パーキンソン症候群(パーキンソン症状を呈する疾患の総称なので厳密にはパーキンソン病も含みます)や非定型パーキンソニズムと呼ばれたりします。パーキンソン病と同じく、神経細胞が変性・脱落する病期として代表的な病気に、多系統萎縮症、進行性核上性麻痺、大脳皮質基底核変性症があります。いずれの疾患も、特に病初期(症状がでて5年以内)は区別が難しいことが多い病気です。やはり神経変性に対する根治治療はなく、対症療法としてパーキンソン症状に対してはドパミン補充を行います。しかしかながら、パーキンソン病と比べると、薬の効果が出づらく、進行が早いと感じることが多い病気です。
多系統萎縮症
パーキンソン症状に加えて、自律神経症状(立ち眩みや強い便秘・頻尿残尿など)や小脳症状など、複数の神経システムの症状を呈するので多系統萎縮症と呼ばれています。大きくはパーキンソン症状が強いタイプ(動作がゆっくり)と小脳症状(ふらつき)が強いタイプに分かれます。パーキンソン病と同様に異常なαシヌクレインが凝集することが原因とされていますが、パーキンソン病で見られるαシヌクレインの凝集体とは構造が異なり、また蓄積しやすい場所(細胞)もパーキンソン病とは異なることが知られています。
進行性核上性麻痺
パーキンソン症状が見られますが、早い段階から歩行が不安定で転倒しやすくなるという点が特徴です。またパーキンソン症状に加えて目の動きにくさが出現することがしばしばあり、特に上下方向に動かしにくくなります。パーキンソン病と異なり、αシヌクレインではなくタウという蛋白が異常な状態で脳内に蓄積することで細胞を障害すると考えられています。
大脳皮質基底核変性症
パーキンソン症状に加えて、動かせるが正しい一連の動きができない(失行)、言葉がうまく出ない(失語)といった特徴を呈します。時に他人の手徴候という自身の意思とは関係なく片方の手が勝手に動くという症状がでることもあります。パーキンソン症状の原因となる基底核に加えて皮質の障害が強いことによると考えられています。また左右で症状の差が強いことが特徴です。こちらもタウという蛋白の異常蓄積が細胞障害の原因と考えられています。
受診のきっかけは?
まず、受診のきっかけとしては、パーキンソン症状に気付いたときに、かかりつけの主治医の先生と相談して大学病院を紹介をしていただき、受診することになります。
パーキンソン症状には、無動/運動緩慢(運動が小さくなるあるいは遅くなるという症状で、具体的には、歩く速さ遅くなった、瞬きが少なく表情に乏しい、文字が小さくなった、などの症状です)、振戦、筋強剛(これは診察ではじめてわかる所見です)、姿勢保持(反射)障害、姿勢異常(前傾姿勢)、すくみ足(足の一歩目が出しづらい)といった症状があります。
歩く速さがゆっくりになった(無動/運動緩慢)やふるえ(特にテレビを見ている時のように安静にしている時のふるえがパーキンソン病でみられる“ふるえ”です。専門用語では“静止時振戦“呼ばれ、文字を書く時やコップを持った時のふるえとは区別されます)などが受診理由として多い症状です。また、振戦はどちらか一方の手だけ、といったようにパーキンソン病では症状に左右差があることが多いです。そして、無動/運動緩慢に静止時振戦または筋強剛のどちらがあればパーキンソン病と診断できる可能性があるとされています。つまり、“ふるえ“がないパーキンソン病も珍しくはありません。また、姿勢反射障害、姿勢異常やすくみ足もパーキンソン症状ですが、これらの症状が当初から目立つことはパーキンソン病ではほとんどありません。つまりこれらの症状が当初からお困りの時は、パーキンソン症状を呈する様々な病気の中で、パーキンソン病以外の病気でパーキンソン症状が出ている可能性が高くなります。
パーキンソン症状ではどんな診療をするか(診断)?
パーキンソン症状の原因がパーキンソン病かパーキンソン病以外の原因で起こっているのかの診断を行います。その理由は、パーキンソン病とそれ以外のパーキンソン症候群では経過と治療反応性が大きく異なるからです。
まずは問診や診察を行い、そのうえで、必要に応じて、MRI検査、核医学検査といった検査を行います。
ただ、残念なことに、パーキンソン病やその他を確実に診断できる検査はまだありません。様々な検査を行うことで、パーキンソン病以外の病気である可能性やパーキンソン病らしさが、の程度あるかを検討し、一定の基準をもって診断を行います。ただ、現代医学をもってしても、数年後に診断がかわることじはしばしばあります、それだけ診断は難しいといえます。
検査としては、例えば、パーキンソン症状の原因が、黒質線条体のドパミン神経の脱落であるかどうかは、ドパミントラスポーターシンチグラフィ(DAT Scan®)という検査で調べることができます。つまり、この検査で異常がなければ、ドパミン神経の脱落がないということになりますので、パーキンソン症状の原因はパーキンソン病にみられるような神経の変性のよる症状ではないということがわかります。ただ、この検査ではあくまでドパミン神経の変性があるということがわかるだけで、進行性上性麻痺、多系統萎縮症、大脳皮質基底核変性症といった疾患の区別はつきません。その他、パーキンソン病の場合に異常がみられることが多いMIBG心筋シンチグラフィや、脳機能をみる脳血流シンチグラフィといった検査を症状に応じて行います。またドパミン補充による症状の改善具合も診断の大きな助けになります。
パーキンソン病の治療
現在世界中でパーキンソン病の進行をとめることができる根治療法(疾患修飾治療)の開発が進められていますが、残念ながら根治治療はまだありません。現在行われている治療は症状の緩和を目的としたいわゆる対症療法で、病気による日常生活の支障をできる限り少なくすること、を目標に治療が行なわれています。対症療法にはさまざまありますが、脳神経内科の外来では薬(抗パーキンソン病薬)によるパーキンソン症状のコントロールを中心に行うことになります。ここで重要なことは、対症療法ですが、抗パーキン病薬で症状をコントロールすることによって、症状の緩和だけでなく、予後も改善することが知られており、現在ではパーキンソン病と診断されても、一般的には寿命はほとんど変わらないようになっています。
また、パーキンソン病と診断で治療を受けるようになり長く時間がたつと、1日の中で調子がいい時間とそうでない時間帯の症状の変化が大きくなることがあります(動きやすい時間をオン、悪い時間をオフと呼び、オンでも薬が効きすぎてじっとしようとしても体が勝手に動いてしまう症状をジスキネジアといいます)。そういった場合には、京都大学では、さらなる治療選択肢として、希望いただければ、デバイス補助療法も積極的に検討しています(本邦では以下の3種類のデバイス補助療法があります;脳深部刺激療法(DBS:概ね70歳まで)、レオドパ・カルビドパ経腸療法、ホスレボドパ・ホスカルビドパ持続皮下注射。)。
本邦にある3種類のデバイス補助療法いずれも導入が可能な施設であるということは当施設の特徴の一つです。他には、片側のふるえやパーキンソン症状がお困りの際には、非侵襲的な外科的治療として、MRIガイド下収束超音波治療(MRgFUS)という治療法がありますが、こちらは当施設では行っていませんが、関連施設(北野病院など)を紹介させていただくことができます。
その他、iPS細胞の移植医療に代表されるような治療開発や、企業と合同で治験なども行っていますので、機会があればそういったものに参加いただくことも可能です。
また、パーキンソン病ではパーキンソン症状(パーキンソン病においては運動症状ともいいます)だけでなく、便秘、頻尿、気分の落ち込み、レム睡眠行動異常症(寝ているときに叫んだりあばれたり)といった様々な症状(運動症状に対して、非運動症状といいますが、パーキンソン病に限らずみられる症状のため厳密は区別が難しいことも多い症状です)もあることが知られています。 これらの症状のうち、抗パーキンソン病薬でコントロールできる症状については、運動症状と同様にコントロールを図りますが、それ以外の症状は、例えば便秘に対しては便秘の薬など、抗パーキンソン病薬以外の薬を使用しながら、時に、精神科、泌尿器科など他の専門の先生にも受診いただきながら、症状のコントロールを図っていきます。
その他、対症療法として薬による治療だけでなく、日常生活における活動量が多いほど、あるいは運動習慣があるほど、病気の進行がゆるやかになることが知られています。このためにはリハビリテーションをはじめとした運動や生活全般が重要となってきます。生活上における環境の調整にはケアマネージャーの方が中心となりますが、病因では医学的なアドバイスをもらうことができます。
厚生労働省難治性疾患政策事業における神経変性疾患領域の基盤的調査研究班の事業で、パーキンソン病の患者さん、ご家族、ケアする医療・福祉の方々みなさんが、参考にできる手引き書を、当施設の髙橋良輔前教授が編集を主導して作成しました(パーキンソン病の療養の手引きはこちら 、手引きの追補版はこちら )。ぜひ参考にしてみてください。
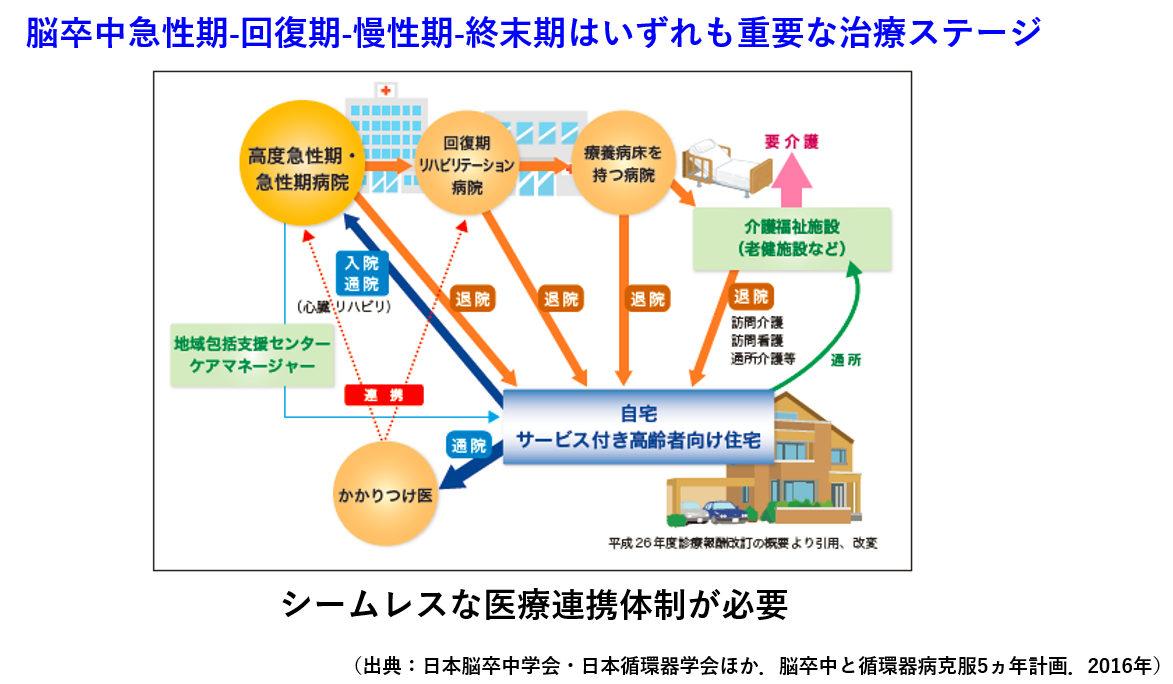
脳血管障害
脳卒中は、急性期、回復期、慢性期、終末期のいずれも重要な段階であり、切れ目のない医療体制を目指して、医療・介護・福祉連携や多職種連携のもと、日々診療を行っています。超急性期においても、脳神経外科や初期診療・救急科、各診療科、多職種のスタッフと連携し、血栓溶解療法・血栓回収療法を迅速に実施できる体制を整えています。また、脳卒中後の急性期から在宅診療に至るまで、患者さんとそのご家族が直面する多様な課題に対応するため、院内外のネットワークをさらに強化していきたいと考えています。2022年度には、「脳卒中療養支援センター 」を新設し、脳卒中に関する情報提供や相談支援を通じて、患者さんとそのご家族を包括的に支える体制を構築することを目指しています。
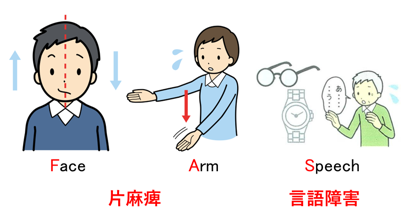
脳卒中の早期発見 – FAST(ファスト)とは?
脳卒中は、時間との戦いです。発症後できるだけ早く治療を受けることで、脳のダメージを最小限に抑え、後遺症を軽減できる可能性があります。脳梗塞に対する超急性期治療(血栓溶解療法や血栓回収療法)は発症後できるだけ早く行うことが重要であり、FASTはその迅速な対応を支援するために考案されました。
FASTの4つのチェックポイント
FASTは、Face(顔)、Arm(腕)、Speech(言葉)、Time(時間)の頭文字を取ったもので、以下の4つの症状を確認することで、脳卒中の可能性を見極めることができます。
- Face(顔の麻痺)
確認方法:
✔ 笑顔を作ってもらい、顔の片側が下がっていないかチェックする。
✔ 口角が左右非対称になっていないか。
→ 顔の片側がうまく動かせない場合、脳卒中の可能性が高い。 - Arm(腕の麻痺)
確認方法:
✔ 両腕を前に伸ばし、目を閉じた状態で10秒間キープしてもらう。
✔ 片方の腕が下がってきたり、持ち上げられない場合は要注意。
→ 片腕に力が入らない、または動かしづらい場合、脳卒中の可能性が高い。 - Speech(言葉の障害)
確認方法:
✔ 簡単な文章(「今日は良い天気です」など)を繰り返してもらう。
✔ 言葉が不明瞭になっている、呂律(ろれつ)が回らない、または話せない。
→ 言葉がはっきりしない、意味不明なことを言う場合、脳卒中の可能性が高い。 - Time(発症時間の確認と救急要請)
✔ 1つでも異常があれば、すぐに119番通報する。
✔ 発症時間を記録し、医師に伝える(治療選択に重要)。
→ 「様子を見る」のではなく、できるだけ早く医療機関へ搬送することが重要。
FAST以外の症状にも注意!
FASTで検出しにくい脳卒中の症状もあります。次のような症状がある場合も、脳卒中を疑ってすぐに医療機関を受診してください。
- 突然の視力障害(視野が半分または一部欠ける)
- 突然のめまい・ふらつき(バランスがとれない、まっすぐ歩けない)
- 激しい頭痛(特にくも膜下出血の可能性)
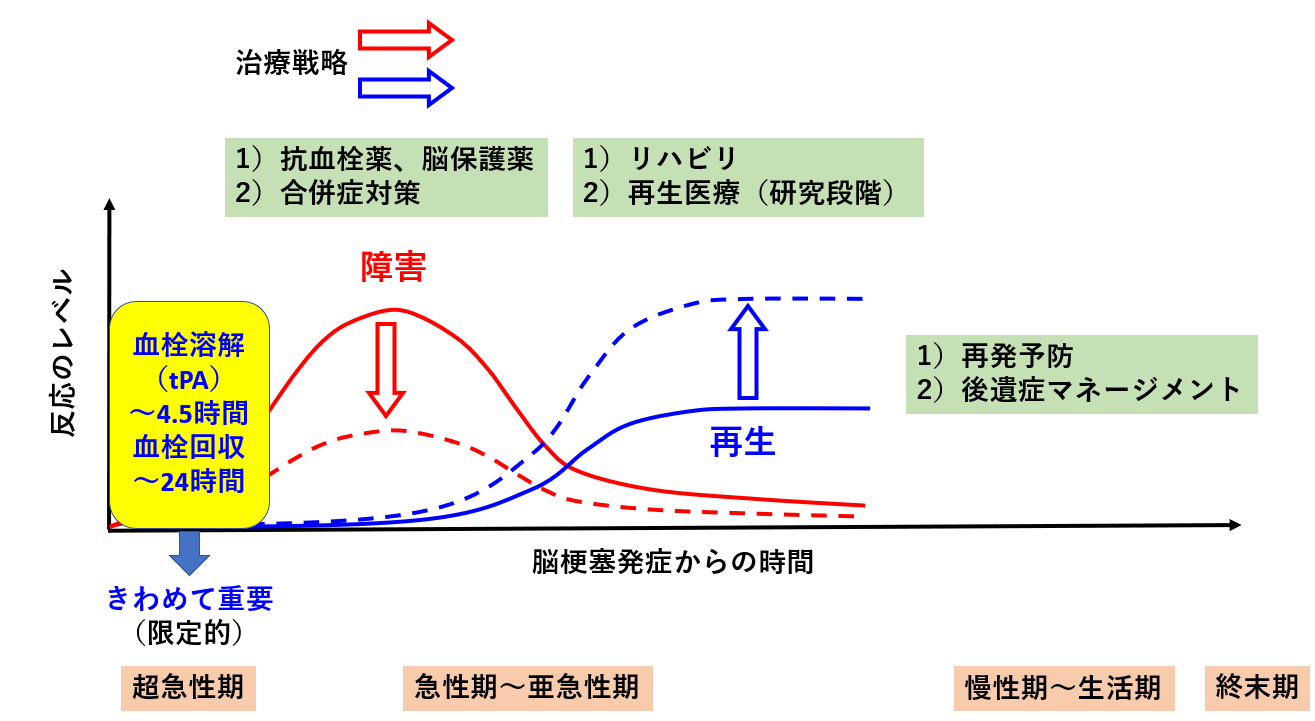
急性期(発症直後~数日間)
脳卒中は発症直後の迅速な対応が重要です。当院では、各専門医・医療スタッフが協力し、以下の急性期治療を行っています。
主な治療内容
- 血栓溶解療法(tPA):脳梗塞の発症早期に、血栓を溶かす薬剤を投与し、脳血流を回復させます。
- 血栓回収療法(機械的血栓回収術):大きな血管が閉塞している場合、カテーテルを用いて血栓を除去します。
- 脳出血の治療:出血を止めるための手術や血圧管理を実施します。
また、以下の治療を適宜併用しながら、合併症の予防と患者さんの回復を支えます。
- 抗血栓薬の投与(血栓の拡大を防ぐ、脳梗塞のタイプ別に調整)
- 脳保護薬の使用(脳梗塞後の損傷を軽減)
- 脳浮腫の軽減(脳の腫れを抑える)
- 全身管理(呼吸・循環機能の維持、合併症の治療)
- 手術対応(必要に応じて、脳神経外科と連携し外科的治療を実施)
早期リハビリテーションの開始
急性期から理学療法、作業療法、言語・嚥下療法を開始し、可能な限り早期の機能回復を目指します。
再発予防・退院後の準備
栄養管理や服薬指導、生活習慣改善の指導を行い、再発や合併症を防ぐためのサポートを行います。また、入院中の患者さんとご家族向けに、脳卒中の予防・治療・退院後の対応を解説する動画を視聴できる環境を整備しています。
回復期(発症数週間~数か月)
回復期は、機能回復と社会復帰を目指す重要な時期です。この期間に適切なリハビリテーションを行うことで、運動機能・言語機能・日常生活動作の改善を促します。
回復期リハビリテーション病院との連携
患者さんの状態に応じて、回復期リハビリテーション病院への転院を調整します。その際、「脳卒中連携パス」を活用し、病院間での情報共有を密に行うことで、スムーズな転院と継続的なリハビリテーション支援を実現します。回復期リハビリテーション病院では、治療の継続や個別のリハビリテーションプログラムの実施に加え、高次脳機能障害への対応や在宅・社会復帰に向けた支援が行われます。当院では、こうした連携を通じて、患者さんの円滑な回復を支援してまいります。
慢性期・生活期(発症数か月以降)
慢性期には、後遺症(痙縮、認知症、高次脳機能障害、抑うつ、活動性低下、精神症状、睡眠障害、疼痛、てんかん、嚥下障害、排尿障害など)および合併症の管理や再発予防を目的とした長期的なフォローアップが重要です。当院では、連携主治医制を導入し、かかりつけ医と協力しながら患者さんの健康管理を行っています。
継続的な医療サポート
患者さんが安心して療養を続けられるよう、かかりつけ医と連携しながら定期的な診療を行います。かかりつけ医では、1~2ヶ月に1回の診療を通じて、療養や生活習慣の指導、服薬管理、処方、血液検査などが実施されます。また、当院では年1~2回のフォローアップを行い、MRIやCTによる画像診断、合併症や後遺症の評価、服薬内容の確認、追加治療の適応評価などを行うことで、長期的な健康管理を支援いたします。
まとめ
当院では、多職種や関連機関との連携を重視し、急性期から回復期、慢性期まで一貫した医療体制を整えることで、患者さん一人ひとりに最適な治療と包括的なサポートを提供することを目指しています。
筋萎縮性側索硬化症・末梢神経/筋疾患
筋肉や末梢神経の病気による症状と診療について
身体の力が弱くなったり、歩行が困難になったりする原因として、筋肉や末梢神経の病気が見つかることがあります。
急激に筋力が低下する成人の神経筋疾患には、感染症や自己免疫の影響で多発性筋炎やギランバレー症候群といった病気があります。
これらの疾患は症状や進行のスピードが比較的早く、特に適切な治療を受けることで改善が期待できる病気もあるため、早期の診断と治療が鍵となります。
慢性的に進行性の筋力低下をきたす病態としては、筋ジストロフィー症や、筋萎縮性側索硬化症のような神経筋疾患が診断されることがあります。
これらの病気は、まだ治療法が確立しておらず、徐々に生活の制限がでるため、生活の質や将来の生活計画を保つ目的で、社会的なサポートを受けられるように準備してゆくことが必要です。
当院では、神経筋疾患の方が住み慣れた環境で安全に暮らせるサポートを提供するために地域の医療機関や介護施設と連携しながら診療を行っています。
診断のための検査
診断には神経電動検査、針筋電図検査や筋生検が用いられます。
神経伝導検査と針筋電図検査では、微量の電気で神経を刺激し、その電気が伝わる速さや筋肉の電気的活動を調べます。この検査は神経や筋肉の異常を調べる上で重要な情報を提供しますが、痛みを伴う場合があります。
筋生検では、手術室で筋肉の一部を採取し、顕微鏡で組織を詳しく調べることで診断を行います。
最近では多くの疾患の原因遺伝子が解明されており、筋生検を行う前に遺伝子検査を行うことも増えてきました。
治療と今後の展望
筋肉や末梢神経の疾患の中で、免疫機序に関連したものについては、近年治療選択肢の登場により、症状の改善やコントロールが可能になったものもあります(詳しくは、本ページの神経免疫疾患の項目のCIDPとMGの項目をご覧ください)。
一方で、筋肉や末梢神経の変性疾患の中には、根本的な治療法が確立されていないものも多いですが、近年、研究の進歩により新たな治療法が次々と試みられています。
一部の疾患では免疫抑制療法やリハビリテーションが有効であり、生活の質を向上させることが可能です。
将来的には、再生医療や遺伝子治療の発展により、さらに多くの選択肢が提供されることが期待されています。
神経免疫疾患
多発性硬化症:Multiple Sclerosis(MS)
多発性硬化症(Multiple Sclerosis: MS)は、中枢神経系の炎症性脱髄疾患であり、自己免疫的な機序が病態に関与していると考えられています。中枢神経の髄鞘蛋白(オリゴデンドロサイト)が標的として有力ですが、免疫応答の引き金となる自己抗原は同定されていません。
MSの診断においては特異的なバイオマーカーが存在しないため、他疾患(視神経脊髄炎スペクトラム障害(NMOSD)、抗MOG抗体関連疾患(MOGAD)、血管障害、腫瘍、感染症、膠原病など)との鑑別が重要になります。他疾患を十分に除外したうえで、臨床的発作、臨床的客観的所見、MRI/脳脊髄液所見による空間的・時間的多発を認めれば、MSと診断されます。しかし、鑑別診断に苦慮することも少なくありません。MSと診断せざるを得ないような非典型例もあり、その場合はMS治療薬で悪化する可能性があるため、治療選択にあたっては注意が必要です。
MSでは脳、視神経、脊髄と中枢神経系に広く病変が認められることから、視力障害、運動・感覚障害、歩行障害などさまざまな症状が出現します。体温の上昇で神経症状が可逆的に増悪するウートフ現象、受動的な頸部前屈により背部に走る放電痛であるレルミット徴候などは比較的特徴的な臨床所見です。
MSの病型は①再発寛解型MS、②二次性進行型MS、③一次性進行型MSの大きく3つに分けられます。ほとんどの症例は再発寛解型MSで始まり、再発と寛解が繰り返されることで、中枢神経内に炎症が繰り返し起こり、神経変性が徐々に蓄積されます。そして、再発寛解型MSの10〜20%は二次性進行型MSに移行し、再発とは関係なく症状が進行します。したがってMSの診療では再発寛解型MSの状態から二次性進行型MSに移行しないよう、発症早期から適切な治療を行うことが重要となります。
MSの治療は急性増悪期の治療と再発予防(進行抑制)の治療の2つに分けられます。
急性増悪期にはステロイドパルス療法(メチルプレドニゾロン静注療法)が有効で、短期的な機能回復促進作用が期待でき、第一選択治療となっています。
再発予防(進行抑制)としては疾患修飾薬(Disease modifying drug: DMD)を主体とした治療を行います。効果の高いDMDを早期から開始することで、長期予後の改善につながります。患者さんごとに、予後不良因子の有無、近い将来の妊娠ご希望の有無、進行性多巣性白質脳症のリスク(血中JCV抗体価)等をふまえて治療薬選択をします。
視神経脊髄炎スペクトラム障害:Neuromyelitis Optica Spectrum Disorder(NMOSD)
視神経脊髄炎スペクトラム障害(Neuromyelitis Optica Spectrum Disorder: NMOSD)は視神経炎と脊髄炎による神経障害をきたす中枢神経系の自己免疫性疾患で、しばしば再発を繰り返し、重度の視力障害や脊髄障害を引き起こす神経難病です。NMOSDは抗アクアポリン4(AQP4)抗体による中枢神経系のアストロサイト傷害が病態の中心と考えられています。
NMOSDの診断には、視神経炎または急性脊髄炎、延髄最後野症候群、急性脳幹症候群などNMOSDの主要臨床症候が存在し、抗AQP4抗体が陽性であればNMOSDと診断されます。また、抗AQP4抗体が陰性でも一定の基準を満たせば抗体陰性NMOSDと診断されることもあります。
NMOSDではMS同様に視力障害、運動・感覚障害がみられるほか、脳幹や間脳の障害により意識障害、難治性吃逆や嘔吐、過眠、低体温などがみられることもあります。また1回の発作で重篤な神経障害を残しうる点がMSとは異なり、早期治療が予後に大きく影響します。
NMOSDの治療は急性増悪期の治療と再発予防の治療の2つに分けられます。急性増悪期にはステロイドパルス療法(メチルプレドニゾロン静注療法)が有効ですが、重篤で治療反応性に乏しければ、できるだけ早期の血液浄化療法開始が望まれます。視神経炎がある場合には、免疫グロブリン大量静注療法(intravenous immunoglobulin: IVIg)を組み合わせることもあります。
再発予防としては「ステロイドと他の免疫抑制剤の組み合わせ」もしくは近年使えるようになった分子標的治療薬(日本では5剤が使用可能)から選択することになります。薬剤の標的は大きく分けると、B細胞・IL-6受容体・補体C5の3種類があり、各薬剤に、注意すべき感染症を含めて特徴があります。患者さんごとに、重症度・重篤な再発リスク・感染症リスク等を評価し、選択することになります。長期的には、ステロイドを併用しない、もしくは少量のみとして、無再発を維持することが目標となります。
抗MOG抗体関連疾患:MOG antibody-associated disease(MOGAD)
抗MOG抗体関連疾患(MOG antibody-associated disease: MOGAD)は抗MOG抗体による中枢神経の炎症性脱髄性疾患です。視神経炎、脊髄炎、急性散在性脳脊髄炎または小脳炎、大脳皮質脳炎などにより、多彩な症状を引き起こします。
2023年に国際パネルにて提唱された診断基準では、抗MOG抗体陽性と画像所見を含む臨床症状と他疾患の除外により診断されます。
MOGADの治療は急性増悪期の治療と再発予防の治療の2つに分けられます。急性増悪期にはステロイドパルス療法(メチルプレドニゾロン静注療法)を行い、治療不応例には血液浄化療法や、視神経炎がある場合にはIVIgなどを考慮します。ステロイド治療に対する反応性はよく、多くは後遺症なく回復します。
再発予防治療としてはステロイドおよび免疫抑制剤を使用しますが、再発がなければ多くの症例では漸減・中止を目指します。患者さんごとに、重症度等をふまえて、時期を検討することになります。途中で再発が認められれば、長期の再発予防が必要になります。
重症筋無力症:myasthenia gravis (MG)
MGは、末梢運動神経と筋肉の接合部を標的とした自己免疫疾患です。AChR抗体陽性例が約80%、MuSK抗体陽性例が約5%、残りは特定の病原性抗体を認めないもの、と分類されます。約20%は眼瞼下垂や複視を中心とした眼筋型であり、残りは四肢や呼吸・嚥下筋の筋力低下をきたす全身型になります。眼筋型で発症して全身型へ移行することも多いですが、移行は発症から2年以内が多いことが知られています。
AChR抗体陽性例を中心に、胸腺腫を合併することがあり、その場合はMGの症状が落ち着けば胸腺腫摘出術が必要になります。MGの急性増悪期の治療には、IVIg、ステロイドパルス療法(メチルプレドニゾロン静注療法)、血液浄化療法が使用されますが、ステロイドパルス療法で初期増悪をきたすことがあるため、特に中等症以上の症例では注意が必要です。眼筋型MGの場合は急性期治療が必要になることは少なく、多くの症例で、対症療法もしくは少量のステロイドや免疫抑制剤でコントロールできます。全身型MGの長期治療としては、ステロイドと他の免疫抑制剤を組み合わせることが多く、IVIgを反復して施行することもあります。加えて、近年は多くの新規分子標的治療薬の使用が可能となり、FcRn阻害薬と補体C5阻害薬がそれぞれ複数認可されています。効果が維持できる期間や、注意すべき副作用、投与経路(静注・皮下注)、投与頻度などに違いがあるため、患者さんの生活背景等をふまえて選択することになります。いずれにしても、長期的なステロイドを少量にとどめ、副作用を抑えながら患者さんのADLを維持することが目標となります。
慢性炎症性脱髄性多発神経炎:chronic inflammatory demyelinating polyneuropathy (CIDP)
CIDPは末梢神経のミエリンを標的とした自己免疫疾患です。末梢神経に脱髄性の障害を起こし、四肢の筋力低下や感覚障害をきたします。通常、8週間以上の慢性経過で進行し、再発・寛解を繰り返す経過をとります。左右対称性に、遠位筋と近位筋に同様の筋力低下をきたす多発ニューロパチーを典型的CIDPと呼び、その他の病型として遠位型、多巣性、純粋運動型、純粋感覚型などの病型がCIDPバリアントとして含まれます。また、類縁疾患として、特異的自己抗体が検出される抗MAGニューロパチーや自己免疫性ノドパチーがあげられます。
CIDPの診断は慢性経過の末梢神経障害を示唆する臨床経過と神経症候、脱髄を示唆する電気生理検査所見、他疾患の除外からなされます。その他、髄液検査や神経超音波検査やMRI検査、神経生検などが補助的に用いられます。
治療としてはステロイド療法、免疫グロブリン療法(静注 or 皮下注)、血液浄化療法が標準治療として確立されており、三者が同等に有効とされています。侵襲性の面からステロイド療法、IVIgが第一選択で用いられます。治療抵抗性の場合には、免疫抑制薬の追加が選択肢となります。また最近になって、FcRn阻害薬も使用可能となりました。他にも、抗補体薬など複数の分子標的薬の臨床試験が進行中で、治療選択肢が広がることが期待されています。これらの治療を選択、もしくは組み合わせることで、病状の再発を予防し、患者さんのADL低下を阻止することが治療の目標になります。
頭痛
頭痛は頻度の高い症状で、特に片頭痛に関しては日本では8.4%と報告されます。この片頭痛は20-40代の働き盛りの年齢で多いことが知られており、社会に与える影響が大きいことが問題となっています。早期から適切な診断及び治療を行うことは、慢性化と呼ばれる、薬の効きにくい状態となることを防ぐことに繋がります。
片頭痛に関しては頭痛の時に内服する薬のみではなく予防療法が用いられ、頭痛の頻度や重症度、また発作がない時の状態も改善することが知られています。予防療法については特に2021年から用いられるようになったCGRP(カルシトニン遺伝子関連ペプチド)を標的とした治療による予防療法が用いられるようになり、治療選択肢が増えています。当院では大学病院である背景もあり、合併症が多い患者さんに関してもさまざまな診療科と密に連携し相談を行いながら積極的に診療に取り組みます。診療の時間では、医療者のみではなく患者さんご自身と共に治療方針を検討できるよう、相談しやすい診療を心がけています。
二次性頭痛の鑑別
頭痛は一次性及び二次性頭痛に分けられます。二次性は頭蓋内に何らかの異常があって生じる頭痛のことを示し、重篤な疾患である可能性があることから鑑別が重要です。具体的には脳血管障害(くも膜下出血、脳出血、脳動脈解離、可逆性脳血管攣縮症候群や脳静脈血栓症など)、脳腫瘍、中枢神経感染症(髄膜炎など)、炎症性疾患などの疾患が背景に存在する可能性があります。この可能性の検討のため神経学的所見の評価に加えて原則としてCTやMRIなどを用いた画像評価、必要性に応じて髄液検査などを行うことによって、これらの疾患である可能性をまずは検討します。何らかの背景疾患が認められた場合には、それぞれの疾患を対象とした診療を行います。
片頭痛
片頭痛では、まずは頭痛の性状が国際頭痛分類第3版における診断基準を満たすかどうか鑑別を行います。問診などの結果、片頭痛として矛盾しなければ、まずは頭痛頻度の把握や頭痛の重症度、発作間欠期(頭痛がない時)の症状把握を行います。適切な画像評価などを通じて、急性期(頭痛の時)の治療を検討します。急性期の治療には、一般的な鎮痛薬であるアセトアミノフェン、非ステロイド性抗炎症薬(NSAIDs)に加えて、特に片頭痛を対象としたトリプタン、ラスミジタンなどの内服薬を中心として適切なものをご提案します。頭痛の頻度が高い、あるいは生活への影響が大きいと考えられる場合には、予防療法を用います。予防療法にはカルシウム拮抗薬、β遮断薬、抗てんかん薬などの内服薬での治療に加え、必要性が高い場合には抗CGRP抗体あるいは抗CGRP受容体抗体などの治療をご提案します。
緊張型頭痛
緊張型頭痛は頻度の高い頭痛です。頭痛は持続性で、頭を圧迫されているような、あるいは締めつけられるような、と表現される頭痛で、多くは両側性です。頭痛の程度は軽度~中等度で、頭痛のために日常生活に支障が出ることはありますが、日常的な動作で悪化したり寝込んでしまったりすることはないとされています。運動療法などの薬物治療ではない治療方針を中心とし、頻度や重症度が高い場合には鎮痛薬を用いたり、抗うつ薬などの予防薬を検討したりする場合もあります。緊張型頭痛の頻度は高く、日常生活で悩まれる場合に適切な医療の提供を行います。
三叉神経・自律神経性頭痛
原則として一側性で、頭痛と同じ側での自律神経症状(涙が出る、充血する、鼻水が出る)が伴って生じる疾患群です。群発頭痛と呼ばれる頭痛が代表的で、大変強い頭痛が1日に何回も生じ生活に支障をきたします。頭痛の時には、じっとしていられない、落ち着かない状態になる頭痛で、酸素を用いた治療やカルシウム拮抗薬を用いる治療など、片頭痛とは異なった治療法があります。また、この疾患群の中にはインドメタシンが非常に有効な疾患も含まれており、正確な診断を行うことで特異的な治療につながる可能性があります。これらの疾患群を見逃さないよう丁寧に診察を行い、有効な治療を届けられるように尽力します。

